
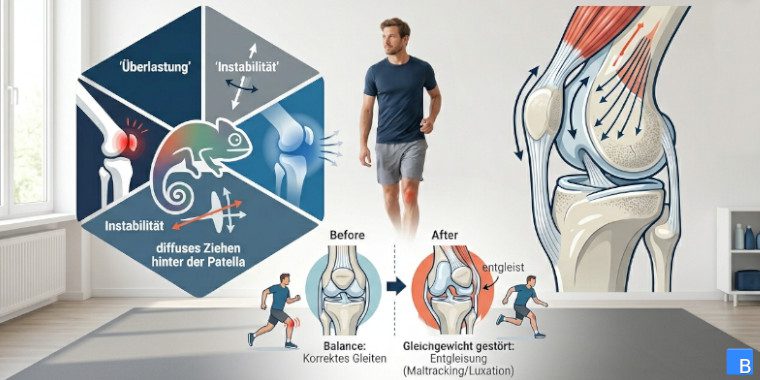
Vorderer Knieschmerz ist ein Chamäleon: Mal fühlt er sich wie „Überlastung“ an, mal wie Instabilität, mal wie ein diffuses Ziehen hinter der Patella. Genau deshalb wird das Problem rund um die Kniescheibe so häufig missverstanden – und damit oft auch falsch gemanagt. Fachlich sauber gedacht gibt es jedoch einen roten Faden: Die Patella ist ein Gleitkörper, der Spur, Zug und ein stabiles Gegenlager braucht. Wenn einer dieser Faktoren aus dem Gleichgewicht gerät, „entgleist“ die Kniescheibe – manchmal subtil (Maltracking), manchmal dramatisch (Luxation).
Dieser Beitrag ordnet die wichtigsten Begriffe (Lateralisation, Tilt, patellofemorales Schmerzsyndrom), erklärt die Biomechanik verständlich – und zeigt einen praxisnahen Therapie-Fahrplan, der sowohl medizinisch plausibel als auch alltagstauglich ist. Leitplanken liefern dabei unter anderem die S2e-Leitlinie Patellaluxation der AWMF-Register sowie internationale Konsensus- und Praxisleitlinien zu patellofemoralem Schmerz.
Vorderer Knieschmerz ist nicht gleich Patella-Problem
„Vorderer Knieschmerz“ ist zunächst eine Beschreibung, keine Diagnose. Seriöse Fachquellen betonen, dass es sich beim patellofemoralen Schmerzsyndrom um einen Symptomkomplex handelt, der verschiedene Ursachen bündeln kann.
Damit Sie (und Ihre Behandler) schneller sortieren können, lohnt eine klare Abgrenzung:
- Lateralisation (Aussenverschiebung): Die Patella läuft zu weit lateral in ihrer Gleitrinne, oft dynamisch unter Belastung. Das ist „aus der Spur“, aber nicht zwingend „ausgerenkt“.
- Tilt (Kippung): Die Kniescheibe kippt (meist lateral), wodurch Druckspitzen im Gleitlager entstehen können. Anatomische Faktoren wie Trochleadysplasie, Patella alta oder vermehrter lateraler Tilt erhöhen das Instabilitätsrisiko.
- Patellofemorales Schmerzsyndrom (PFP/PFSS): Typischerweise diffuser vorderer Knieschmerz, provoziert durch patellofemorale Belastung (z. B. Squats, Treppen, Laufen). Ein Konsensusstatement beschreibt die klinische Untersuchung als zentral, aber ohne „einen“ definitiven Test – die Diagnose ist eine klinische Gesamtbewertung.
- (Sub-)Luxation / Luxation: Die Patella springt (teilweise oder vollständig) aus der Führung; meist nach aussen. Kliniken beschreiben das als häufige, sehr schmerzhafte Verletzung, die abgeklärt werden muss – selbst wenn die Patella spontan reponiert.
Merke: PFP kann ohne echte Instabilität auftreten. Und Instabilität kann nach einer Luxation bestehen, selbst wenn der Schmerz im Alltag „nur“ wie ein vorderer Knieschmerz wirkt.
Anatomie und Biomechanik: Die Patella als Gleitkörper im Gleitlager
Die Patella ist in die Quadrizepssehne eingebettet und gleitet beim Beugen/ Strecken in einer knöchernen Führungsrinne am Femur (Trochlea). Dieses „Gleitlager“ stabilisiert die Kniescheibe mechanisch – vor allem bei zunehmender Beugung. Orthopäden beschreiben die Trochlea als entscheidendes Widerlager: Ist sie flacher ausgebildet (Trochleadysplasie), fehlt der Patella eher die „Schiene“, und die Luxationsneigung steigt.
Damit die Patella stabil läuft, arbeiten passive und aktive Stabilisatoren zusammen:
Passive Stabilisatoren (Form und Bänder)
- Knöchern: Trochlea-Form und Gelenkkongruenz.
- Bandapparat: Besonders wichtig ist das mediale patellofemorale Ligament (MPFL). Eine grosse Übersichtsarbeit beschreibt das MPFL als majoren medialen statischen Stabilisator; biomechanisch liefert es in den ersten 0–30° Beugung etwa 50–60% der Hemmung gegen laterale Translation.
- Klinisch relevant: Schweizer Kliniken und Patienteninformationen betonen, dass bei Patellaluxation regelmässig Strukturen der medialen Kapsel/Bänder verletzt werden; dies erklärt das spätere Instabilitätsgefühl.
Aktive Stabilisatoren (Muskeln und neuromuskuläre Kontrolle)
- Der Vastus medialis obliquus (VMO) liefert einen medial gerichteten Zug und wirkt als zentraler dynamischer Stabilisator. Schwäche/fehlendes Timing kann das Maltracking begünstigen.
Das ist der Kern: Die Patella läuft nicht „von alleine“. Sie folgt der Geometrie des Gleitlagers – und sie folgt den Zugrichtungen. Wenn Zug und Geometrie nicht zusammenpassen, steigt der Druck im patellofemoralen Gelenk und/oder die Instabilität nimmt zu.
Warum die Patella aus der Spur gerät: drei Haupttreiber
In der Praxis lässt sich das „Entgleisen“ meist auf drei Treiber zurückführen, die sich oft überlagern. Dieses multifaktorielle Verständnis ist in der Fachliteratur und in Leitlinien zur Patella-Instabilität fest verankert.
Biomechanik der Kette: von Fuss bis Hüfte
Was unten kippt, rotiert oben weiter. Bei Patella-Problemen sind typische „Kettenfaktoren“:
- Genu valgum (X-Bein), Torsionsfehlstellungen (Femur-Antetorsion, Tibia-Torsion) und Fussdeformitäten werden in der S2e-Leitlinie als relevante Aspekte in Untersuchung und Risikoprofil genannt.
- Auch grosse Übersichtsressourcen beschreiben Fehlstellungen wie Genu valgum sowie Fusspronation als mögliche Begleitfaktoren im Instabilitätskontext.
Lokale muskuläre Dysbalance: „Zug nach aussen“ gegen „Zug nach innen“
Der Klassiker ist kein „schlechter Muskel“, sondern ein Ungleichgewicht: Laterale Strukturen (z. B. Tractus iliotibialis, laterales Retinaculum, Vastus lateralis) dominieren – während der VMO zu schwach oder zu spät feuert. Die Leitlinie ordnet muskuläre Dysbalance explizit als Faktor bei Maltracking ein; der VMO wird zudem als relevanter Stabilisationspunkt mehrfach betont.
Anatomische Anlage: wenn die Schiene flach ist
Wenn die Trochlea flach ist (Trochleadysplasie), die Patella hoch steht (Patella alta) oder der laterale Zug vermehrt ist (z. B. TT-TG pathologisch), steigt das Risiko für Instabilität. Genau diese Faktoren werden in Leitlinien und klinischen Patienteninformationen als zentrale Risikotreiber wiederholt genannt.
Symptome und Warnsignale: wann Sie hellhörig werden sollten
Patella-Probleme haben einige sehr typische „Alltags-Trigger“ – und genau diese sind diagnostisch wertvoll, weil sie patellofemorale Lastspitzen abbilden.
Häufige Provokationen (patellofemorale Last):
- Treppensteigen, besonders belastend sind oft tiefe Beugung und kontrolliertes Abwärtsgehen (patellofemorale Last bei Beugung). PFP wird klassisch durch Aktivitäten wie Squats und Treppenbelastung provoziert.
- „Theater-Symptom“: Schmerz bei längerem Sitzen mit gebeugtem Knie ist häufig; in einer grossen Kohorte berichteten über die Hälfte der Betroffenen mit PFP Probleme bei prolonged sitting.
- Instabilitätsgefühl („die Kniescheibe schwimmt“): Besonders nach Luxation oder bei Maltracking. Patienteninformationen betonen, dass die Patella nach einer Luxation instabiler sein kann und erneut herausspringen kann.
- Reibegeräusche/Knirschen (Krepitation): Kann vorkommen, ist aber allein kein Beweis für Schaden – wichtig ist die Kombination aus Geräusch + Schmerz + Funktionsverlust. Bei patellofemoralen Beschwerden wird die klinische Gesamtbewertung betont, nicht ein Einzelzeichen.
Red Flags, bei denen Sie zeitnah abklären lassen sollten
Akute Luxation, sichtbare Fehlstellung, grosser Gelenkerguss, Blockadegefühl, deutliche Instabilität oder wiederholtes Herausspringen. Seriöse Patienteninformationen raten zur ärztlichen Untersuchung auch dann, wenn die Patella spontan reponiert, weil Begleitverletzungen (Knorpel/Knochen/Bänder) möglich sind.
Diagnostik: Den Blick schärfen
Gute Diagnostik ist bei Patella-Problemen nicht „viel Technik“, sondern kluge Fragestellung.
Klinische Untersuchung: Bewegung sehen, nicht nur tasten
Die S2e-Leitlinie nennt als wichtige Bausteine u. a. Vergleich beider Seiten, Achse/Fussform, Hyperlaxität, MPFL-Druckschmerz sowie zwei Klassiker:
- Patella-Apprehension-Test (soweit in der Akutsituation möglich)
- Patella-Tracking bei aktiver Flexion/Extension (J-Sign)
Für das patellofemorale Schmerzsyndrom betont der internationale Konsensus: Die klinische Untersuchung ist zentral, es gibt aber keinen „Goldtest“. Als bester Einzelprovokationstest gilt anteriorer Knieschmerz beim Squat, der in Studien bei einem hohen Anteil der Betroffenen positiv ist.
Bildgebung: warum die tangentiale Patella-Ansicht so wertvoll ist
Bei Verdacht auf Instabilität oder Maltracking reichen Standardaufnahmen oft nicht, weil die entscheidende Information „axial“ liegt: Wie steht und läuft die Patella in der Trochlea?
Die Patella-Defilée-Aufnahme bildet die Patella in einem axialen Strahlengang bei verschiedenen Beugewinkeln ab – klassisch 30°, 60°, 90°. Das wird sowohl in radiologischen Lehrquellen als auch in technischen Standards beschrieben.
Bei Luxationsverdacht wird zudem in klinischen Quellen die Kombination aus Röntgen (inkl. patellarer Ansicht) und ggf. MRT genannt, um Begleitverletzungen zu erfassen.
Konservative Therapie: Der Dreisäulen-Plan
Bei den meisten patellofemoralen Beschwerden gilt: konservativ zuerst. Bei PFP sind Übungstherapie und kombinierte Ansätze die bestgestützten Interventionen; bei Patellaluxation ist eine strukturierte Rehabilitation mit Orthesenversorgung/Orthetik je nach Situation Bestandteil der Weiterbehandlung.
Säule Training und Physiotherapie: die wichtigste Investition
Der internationale Konsensus nennt Übungstherapie ausdrücklich als „treatment of choice“; empfohlen wird insbesondere die Kombination aus Hüft- und Knieübungen gegenüber rein kniefokussierten Programmen.
Auch systematische Reviews und eine Cochrane-Übersicht zeigen, dass Übungstherapie im Mittel zu klinisch relevanter Schmerzreduktion und Funktionsverbesserung beitragen kann – bei heterogener Studienlage, aber konsistentem Trend.
Praktisch bedeutet das: Quadrizeps (inkl. VMO-Anteil) plus Hüftabduktoren/Extensoren/Rotatoren – und zwar in einem Dosierungsrahmen, der zur Reizbarkeit passt.
Säule Hilfsmittel: Bandage, Pelotte, Korrekturzug – wann es Sinn macht
Hier ist Differenzierung entscheidend:
- Beim reinen patellofemoralen Schmerzsyndrom (PFP) ist die Datenlage zu patellofemoralen Knieorthesen (Bandagen/Braces/Straps) insgesamt schwach; eine grosse klinische Praxisleitlinie empfiehlt sie nicht als Standardtherapie.
- Als kurzfristige Hilfe kann hingegen individuell angepasstes Patella-Taping in Kombination mit Übungstherapie zur unmittelbaren Schmerzreduktion genutzt werden.
- Bei Maltracking/Instabilität (z. B. nach Luxation oder bei klarer Führungsschwäche) sind orthopädietechnische Massnahmen und Orthetik im Reha-Konzept verankert; Patienteninformationen nennen nach Luxation explizit das Tragen einer Orthese/Bandage zur Stabilisierung.


Für den Alltag in der Praxis heisst das: Eine gute Patellabandage ist kein Ersatz für Training – sie kann Training ermöglichen. Sie kann die Patella führen, Druckpunkte entlasten und die Propriozeption verbessern, sodass Sie Bewegung wieder kontrollierter aufbauen können.
Konkrete Produktmechaniken, die sich bei Kniescheibenproblemen bewährt haben:
- Führung mit Pelotte und Korrekturzug: Die Bauerfeind GenuTrain P3 zentriert die Patella über eine Pelotte mit einstellbarem Korrekturzügel (Zweckbestimmung: Sicherung/Zentrierung der Patella).
- Führung durch Ring-/Silikonpelotte ohne Korrekturzug: Eine schlankere Option ist z. B. eine Bandage mit anatomischer (Ring-)Pelotte. Die SPORLASTIC GENU-HiT Supreme beschreibt eine anatomisch geformte Silikonpelotte zur Druckentlastung und Patellaführung (plus seitliche Stabilisierungselemente, atmungsaktives Gestrick).
- Stabilisierung und Entlastung mit Patella-Aussparung: BORT führt Kniebandagen mit Patellaführung und viskoelastischer Pelotte zur Stabilisierung/Entlastung; solche Konstruktionen zielen auf Druckentlastung und Führung im Gleitlager. Hier eignet sich die Bort Select Stabilogen für den Alltag, oder die Stabilogen Sport fürs Training.
Wann welche Bauart?
Wenn Ihre Patella klar nach aussen driftet (Lateralisation) oder Sie nach Luxation/Instabilität wieder Vertrauen in die Spur brauchen, ist eine Führung mit gezieltem Korrekturzug häufig sinnvoller. Wenn der Fokus eher auf angenehmem Tragekomfort, Entlastung und milder Führung liegt, kann eine Ringpelotte die passendere Alltagshilfe sein. Die medizinische Entscheidung sollte im Zweifel mit Physio/Orthopädie abgestimmt werden – oder melden Sie sich direkt bei uns übers Kontaktformular.
Säule Kettenkorrektur: wenn der Fuss die Patella mitlenkt
Fussorthesen können bei PFP kurzfristig Schmerzen reduzieren; der Konsensus empfiehlt sie für den short term, weist aber auf hohe individuelle Variabilität hin. Gerade wenn deutliche Fusspronation/hohe Fussmobilität oder Achsenprobleme vorliegen, lohnt eine professionelle Beurteilung der „aufsteigenden Kette“ (Fuss → Knie → Hüfte).
Übungen für zu Hause: drei Basics, die sich bewährt haben
Übungstherapie ist der Kern – das ist Leitlinien- und Datenlage. Entscheidend ist nicht „die eine Wunderübung“, sondern saubere Ausführung, passende Dosierung und Kontinuität.
Hier drei einfache Übungen, die Sie (nach Abklärung schwerer Ursachen) oft sicher in den Alltag integrieren können. Wenn eine Übung stechenden Schmerz auslöst: abbrechen und anpassen.



- Isometrische Quadrizeps-Anspannung (Quad-Set): Rückenlage, kleines Kissen unter die Kniekehle, Knie in Richtung Unterlage „fest drücken“, 5–10 Sekunden halten, 8–12 Wiederholungen. Ziel: Aktivierung ohne viel Gelenkbewegung (gut bei hoher Reizbarkeit).
- Beinheben mit leichter Aussenrotation: Rückenlage, Knie gestreckt, Fuss minimal nach aussen, Bein langsam anheben, 2 Sekunden halten, langsam absenken. 8–10 Wiederholungen, 2–3 Sätze. Fokus: Quadrizeps + Kontrolle.
- Wand-Sitz (Wall-Sit) in schmerzfreiem Winkel: Rücken an die Wand, nur so weit in die Beugung, dass es tolerierbar bleibt, 20–45 Sekunden halten, 3 Durchgänge. Ziel: Kraftausdauer und Belastungstoleranz im geschlossenen System.
Praxis-Tipp: Viele PFP-Programme werden wirksamer, wenn Hüfte und Knie gemeinsam trainiert werden (z. B. zusätzlich Seitstütz-Varianten oder Hüftabduktion). Das wird in Konsensus und Leitlinien wiederholt betont.
Wann eine Operation sinnvoll sein kann
Bei patellofemoralem Schmerz ohne echte Instabilität ist eine Operation selten „der erste Schritt“. Anders ist das Bild bei rezidivierender Luxation, ausgeprägter Instabilität oder relevanten Begleitverletzungen (Knorpel/Knochen). Patienteninformationen nennen eine OP insbesondere dann, wenn die Kniescheibe wiederholt herausspringt, sehr instabil ist oder andere Strukturen verletzt sind.
Operative Konzepte richten sich nach dem „Warum“:
- MPFL-Rekonstruktion/-Plastik als zentrale Weichteilstabilisierung bei Instabilität in frühen Flexionsgraden; die Leitlinie diskutiert MPFL-Plastik und nennt Indikationskonstellationen.
- Tuberositas-Tibiae-Verlagerung (distales Realignment) bei pathologischem TT-TG/Alignment-Faktoren.
- Trochleaplastik bei relevanter Trochleadysplasie (in ausgewählten Fällen).
Wichtig: Selbst bei operativen Verfahren ist Rehabilitation zentral; die Leitlinie betont, dass die Prognose von Begleitverletzungen, Therapie und Mitarbeit abhängt – und beschreibt Krafttraining/Koordination/orthetische Versorgung als Bestandteile der Weiterbehandlung.
Glossar und Checkliste
Lateralisation: Seitliches Abdriften der Patella nach aussen bei Bewegung.
Tilt: Kippung der Patella, häufig lateral; kann Druckspitzen erzeugen.
Maltracking: Sammelbegriff für „falsche Spur“ der Patella (inkl. Lateralisation/Tilt).
MPFL: Mediales patellofemorales Ligament; zentraler statischer Stabilisator gegen laterale Translation in früher Beugung.
J-Sign: Sichtbares laterales Ausweichen der Patella beim Übergang in die Streckung; in Leitlinien als Tracking-Zeichen genannt.
Patella-Defilée: Axiale Röntgenaufnahme der Patella bei 30/60/90° zur Beurteilung der Patellalage im Gleitlager.
Patienten-Checkliste: Ihr nächster sinnvoller Schritt
Wenn Sie vorderen Knieschmerz oder Instabilität spüren, helfen diese Fragen beim Sortieren:
- Werden die Schmerzen durch Squats, Treppen, Laufen oder langes Sitzen (Theater-Symptom) klar provoziert?
- Fühlt sich die Patella „unsicher“ an oder gab es bereits (Sub-)Luxationen?
- Wurde das Knie klinisch auf Tracking (J-Sign), Apprehension und Achse/Fuss/Hüfte untersucht?
- Wurde bei Instabilitätsverdacht eine patellaspezifische Bildgebung (axiale/tangentiale Ansichten, ggf. MRT) erwogen?
- Gibt es einen klaren Trainingsplan (Hüfte + Knie), der zur Belastbarkeit passt – und wird er konsequent umgesetzt?
Fazit
Die „entgleiste Kniescheibe“ ist selten ein Einzelfaktor. Meist ist es ein Zusammenspiel aus Spur (Trochlea/MPFL), Zug (Muskeln) und Kette (Fuss–Knie–Hüfte). Wer dieses System versteht, kann gezielt behandeln: Training als Fundament, Hilfsmittel als smarte Unterstützung, Kettenkorrektur als Feintuning.
Wenn Sie Ihre Kniescheibe im Alltag spürbar entlasten und gleichzeitig die Führung unterstützen möchten, finden Sie in unserem Shop eine sorgfältig kuratierte Auswahl an Bandagen mit Patellapelotte und – je nach Bedarf – zusätzlichem Korrekturzug.
Medizinischer Hinweis: Dieser Beitrag ersetzt keine ärztliche Diagnose. Bei starken Schmerzen, akuter Instabilität, wiederholtem Herausspringen, grossem Erguss, Blockade oder nach einem Luxationsereignis sollten Sie das Knie zeitnah orthopädisch abklären lassen.
Quellen und weiterführende Literatur
- S2e-Leitlinie Patellaluxation (AWMF-Register; gültig bis 2026)
- Crossley et al. Konsensusstatement Patellofemoraler Schmerz, Teil 1 und Teil 2 (Open Access)
- JOSPT Clinical Practice Guideline Patellofemoral Pain (2019, PDF)
- Cochrane Review: Exercise for treating patellofemoral pain syndrome (Open Access)
- Systematic Review/Meta-Analysis zu Kräftigungsstrategien bei patellofemoralem Schmerz (Open Access, bis Juni 2024 recherchiert)
- Radiologische Defilée-Technik (30/60/90°)
- Schweizer Patienteninformationen: Universitätsspital Zürich, Hirslanden, Schulthess Klinik
- Patientenratgeber: gesundheitsinformation.de (IQWiG)