Der Bandscheibenvorfall, auch Bandscheibenprolaps oder Diskushernie genannt, ist ein häufiger Grund für Rückenschmerzen. Am häufigsten tritt er zwischen dem 30. Und 50. Lebensjahr auf, bei Männern häufiger als bei Frauen. Da es zur Schädigung von Nerven kommen kann, ist eine Operation manchmal unumgänglich, in vielen Fällen kann aber durch eine konservative Therapie Schmerzfreiheit erreicht werden.
Synonyme: Bandscheibenvorfall, Bandscheibenprolaps, Diskushernie, BSP

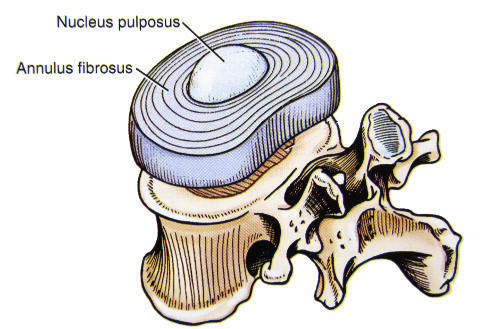
Ein Bandscheibenvorfall kann starke Schmerzen auslösen, aber auch völlig symptomlos verlaufen. Bildquelle: Bauerfeind.
Was ist ein Bandschiebenvorfall?
Die Bandscheiben liegen zwischen den einzelnen Wirbelkörpern zur gegenseitigen Polsterung und sind aus einem äusseren Ring (Anulus Fibrosus) und einem weichen, gallertartigen Gewebe im Innern (Nucleus pulposus) zusammengesetzt. Beim Bandscheibenvorfall ist der äussere Ring geschwächt und verformt sich, oder reisst ein. Der weiche Kern der Bandscheibe kann in den Wirbelkanal austreten. Die Entstehung eines Bandscheibenvorfalls ist oft genetisch bedingt (oder zumindest teilbedingt) und wird durch häufiges Heben von schweren Lasten oder durch übermässige Belastung durch Vibrationen und Verdrehungen höchstens begünstigt.
Weitaus am häufigsten tritt der Bandscheibenvorfall im Bereich der Lendenwirbelsäule auf (62%), seltener im Bereich der der Halswirbelsäule (36%). Diskushernien der Brustwirbelsäule sind äusserst selten (2%). [1]
Symptome
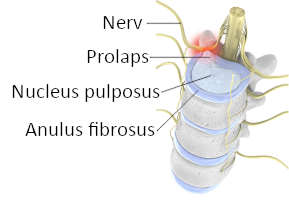 Grundsätzlich kann der Bandscheibenvorfall schmerzfrei ablaufen. Das ist der Fall, wenn keine Nerven eingeklemmt werden, es besteht kein Handlungsbedarf. Wenn das Gewebe der Bandscheibe aber auf einen Nerv drückt, kommt es zu den typischen Beschwerden. Neben radikulären (von den Nervenwuzeln ausgehende) Rückenschmerzen treten ausstrahlende Schmerzen an Arm oder Bein auf. Die ausstrahlenden Schmerzen sind oft stärker als die Rückenschmerzen selbst. Auch Gefühlsstörungen wie Ameisenlaufen, ein pelziges Gefühl oder leichte Lähmungserscheinungen in Armen oder Beinen werden vom Bandscheibenvorfall verursacht. Bei einem grossen Prolaps kann es auch zu Störungen der Kontinenz kommen, Harn und/ oder Stuhl können nicht mehr willentlich zurückgehalten und abgegeben werden. In diesem Fall ist eine sofortige Operation unbedingt notwendig.
Grundsätzlich kann der Bandscheibenvorfall schmerzfrei ablaufen. Das ist der Fall, wenn keine Nerven eingeklemmt werden, es besteht kein Handlungsbedarf. Wenn das Gewebe der Bandscheibe aber auf einen Nerv drückt, kommt es zu den typischen Beschwerden. Neben radikulären (von den Nervenwuzeln ausgehende) Rückenschmerzen treten ausstrahlende Schmerzen an Arm oder Bein auf. Die ausstrahlenden Schmerzen sind oft stärker als die Rückenschmerzen selbst. Auch Gefühlsstörungen wie Ameisenlaufen, ein pelziges Gefühl oder leichte Lähmungserscheinungen in Armen oder Beinen werden vom Bandscheibenvorfall verursacht. Bei einem grossen Prolaps kann es auch zu Störungen der Kontinenz kommen, Harn und/ oder Stuhl können nicht mehr willentlich zurückgehalten und abgegeben werden. In diesem Fall ist eine sofortige Operation unbedingt notwendig.
Wichtige Begriffe erklärt
- Ischialgie: Lumbalsyndrom (L5 und S1).
- hohes lumbales Wurzelsyndrom: Mit Beteiligung der Spinalnervenwurzeln L2 und L3.
- Brachialgie: In den Arm ausstrahlende Schmerzen, ausgehend von der HWS.
Diagnose
Die oben genannten Symptome geben schon einen ersten, relativ deutlichen Hinweis auf einen Bandscheibenvorfall. Durch die Lokalisation der Gefühlsstörungen und Schmerzen kann ausserdem ziemlich genau ermittelt werden, an welcher Stelle sich der Bandscheibenvorfall befindet. Um die Diagnose zu bestätigen wird ein MRI durchgeführt. So kann auch die Grösse des Prolaps und die betroffenen Nervenwurzeln dargestellt werden.
Bei der Diagnose werden ersten die genaue Schmerzursache gesucht und zweitens schwerwiegende Erkrankungen „red flags“ ausgeschlossen. Red flags gelten als Warnsignale, welche eine dringende Behandlung nötig machen.
Red Flags
- Infektion
- Fraktur
- Tumor
- Radikulopathien, Neuropathien
Therapie
Die Therapie bei Bandscheibenvorfall soll Schmerzlinderung bringen und die neurologischen Ausfälle beheben. Der Patient muss sich so gut erholen, dass er wieder am normalen Alltag teilhaben kann. Dazu stehen eine konservative und eine operative Therapie zur Verfügung.
Konservative Therapie
Die konservative Therapie wird vor allem bei jungen Patienten mit geringer Bandscheibenabnützung angestrebt. Die Voraussetzung ist, dass die Diskushernie klein ist und die ausstrahlenden Schmerzen, sowie die neurologischen Symptome nur gering sind.
Neben Bettruhe werden dem Patienten Schmerzmedikamente und entzündungshemmende Mittel verschrieben. In der Physiotherapie werden mobilisierende Übungen, sowie Dehnungs- und Kräftigungsübungen gemacht, welche die schmerzfreie Funktionsfähigkeit des Rückens wieder herstellen und erneute Beschwerden vorbeugen sollen.
Auch die Infiltration von lokalen Anästhetika kann Beschwerden langfristig lindern. Es werden 6-12 Infiltrationen an aufeinanderfolgenden Tagen durchgeführt, dies kann im besten Fall zu einer Dauerwirkung führen. [2]
Rückenbandagen
 Während der ersten Zeit nach dem Bandscheibenvorfall kann eine unterstützende Rückenbandage wie die LordoLoc Rückenbandage oder die Dynamic Dorso Rückenbandage mit stabilisierenden Stäben den Rücken zusätzlich unterstützen. Funktionsbandagen mit Massagepelotten wie die Bauerfeind LumboTrain oder die Push care Lumbalbandage haben eine anregende Massagewirkung und können Schmerzen im Bereich der Lendenwirbelsäule lindern. Nach Absprache mit dem Arzt können die Bandagen auch nach Bandscheiben-Operationen angewendet werden, um Beschwerden zu lindern.
Während der ersten Zeit nach dem Bandscheibenvorfall kann eine unterstützende Rückenbandage wie die LordoLoc Rückenbandage oder die Dynamic Dorso Rückenbandage mit stabilisierenden Stäben den Rücken zusätzlich unterstützen. Funktionsbandagen mit Massagepelotten wie die Bauerfeind LumboTrain oder die Push care Lumbalbandage haben eine anregende Massagewirkung und können Schmerzen im Bereich der Lendenwirbelsäule lindern. Nach Absprache mit dem Arzt können die Bandagen auch nach Bandscheiben-Operationen angewendet werden, um Beschwerden zu lindern.
Operative Therapie
Sind die neurologischen Symptome ausgeprägt, oder zeigt die konservative Therapie keine Wirkung, ist eine operative Therapie oft unumgänglich. Hier stehen unterschiedliche Operationsverfahren zu Verfügung. Wann immer möglich wird die Operation minimalinvasiv durchgeführt. Das heisst es wird nur ein sehr kleiner Hautschnitt gemacht.
Bei der perkutanen Nukleotomie wird der Kern (Nucleus) der Bandscheibe abgesaugt. Bei der Chemonukleolyse wird der innere Ring der Bandscheibe ebenfalls abgesaugt, allerdings wird er vorher durch einspritzen von Enzymen verflüssigt.
Bei starker Abnutzung und Schädigung der Bandscheibe und bei älteren Patienten kann eine Versteifungsoperation durchgeführt werden. Die zwei Wirbel ober- und unterhalb der beschädigten Bandscheibe werden fest miteinander verbunden. Der Nachteil dieser Operation ist, dass die Belastung der benachbarten Bandscheiben zunimmt. Bei jüngeren Patienten wird deshalb oft ein Bandscheiben-Implantat eingesetzt. Dadurch bleibt die volle Beweglichkeit des Rückens erhalten und die Belastung der benachbarten Bandscheiben nimmt nicht zu.
Top Rückenbandagen gegen Schmerzen
Weiterführende Informationen, Leitlinien und Quellen
- Krämer J Bandscheibenbedingte Erkrankungen. 5. Auflage, Thieme Stuttgart, New
York, 2006 - Theodoridis T Value of injection therapy for degenerative diseases of lumbar spine, Orthopäde.
2012 Feb;41(2):94-9. German